Introducción
En un trabajo realizado por la Fundación Apip acam, para el período 01/03/20 a 19/02/21 en Cataluña, observamos:
1.- Población general: 6.424 contagios/100.00 con un 4,10% en defunciones. La OR mujer/hombre fue de 1,12 en contagio y de 1,05 hombre/mujer para defunción. En la comparación con el grupo de menores de 15 años se observó un riesgo creciente de contagio con la edad. El grupo de 65 a 74 años fue una excepción al presentar la menor OR (1,02). Tomando el grupo de 15 a 64 años como referencia, los riesgos fueron de 12 y 90 para los grupos de mayor edad.
2.- Población de residencias de mayores: representan el 0,93% de la población general, acumularon el 42,68% de la mortalidad y mostraron una tasa de mortalidad/contagio del 29,71%. Al neutralizar las variables sexo, grupo de edad y residir o no en institución, la regresión logística binaria mostró una OR residencia/no residencia de 11 para contagio y de 2,3 para defunción en los positivos. Tal diferencia se explicaría por la mayor comorbilidad de las personas mayores atendidas en servicios residenciales.
Las personas con discapacidad intelectual presentan altas tasa de comorbilidad [1] y menor esperanza de vida que la población general. Las dificultades para aplicar medidas preventivas permiten hipotetizar que pueden haber presentado tasas alta de contagio y, por su vulnerabilidad, de mortalidad. Lamentablemente no hemos conseguido datos en relación al comportamiento de la covid-19 en un grupo que puede representar cerca del 0,81% de la población en nuestro entorno [2] .
Contenido
Lo anterior contrasta con el hecho de que en otros lugares la disponibilidad y acceso a bases de datos permiten un rápido análisis. Así Gleason et al [3] pudieron trabajar con datos de más de 64 millones de personas de los cuales 127.003 presentaban discapacidad intelectual. Con ello pudieron comparar la población con discapacitdad intelectual vs. población general obteniendo incidencias de contagio de 3,1% vs; 0,9%, de 63,1% vs. 29,1% en hospitalización/diagnósticos; 14,5% vs. 6,3% en necesidad de cuidados intensivos/diagnósticos y de 8,12% v. 3,8% en mortalidad.
El trabajo incluyó el cálculo de las OR ajustadas lo que permitía conocer su valor neutralizando el resto de variables (sexo, edad, origen étnico, estatus socio-económico y condiciones de salud). Con ello se observó que las OR en contagio fue de 2,54, de 2,74 para hospitalización y de 1,32 para fallecimiento. Los mismos autores señalas que la prevalencia de discapacidad intelectual en la muestra fue del 0,2% muy inferior a la prevalencia poblacional. Puede pensarse que se trata de una muestra sesgada hacia niveles de mayor discapacidad intelectual lo que no permitiría generalizar resultados al conjunto.
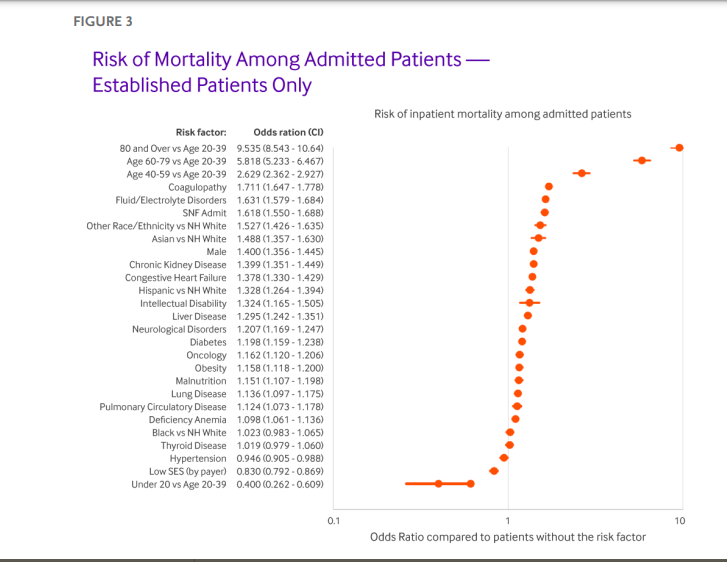
De interés es la hipótesis de Henderson et al [4]: si bien la población con discapacidad intelectual presenta mayores tasas respecto a la población general en infección (957/100,000 vs 513/100,000), hospitalización (549/100,000 vs 237/100,000) y defunciones (259/100,000 vs 114/100,000) su tasa de mortalidad ajustada por edad en 2020 fue de 2,49. Tal tasa no es estadísticamente mayor que la de los cinco años anteriores (2,38). Ello significaría que el covid suplantó muertes que se hubiesen dado por otras causas. Ello reforzaría la idea de que este colectivo presenta altad morbilidad y mortalidad.
Más explícito es el trabajo de Das-Munshia et al [5] en que comparan la mortalidad trimestral en Londres 2019-2020 de la población general y la que presenta diferentes patologías psiquiátricas o discapacidad intelectual. En el gráfico de los autores pueden observarse las tasas de mortalidad ajustada por edad y sexo y como impacta el covid-19 en las personas con discapacidad intelectual.
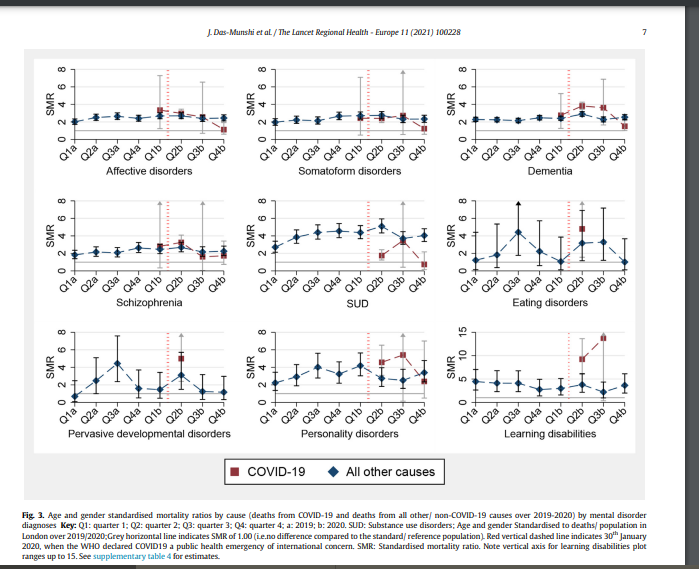
Todo lo anterior da mayor solvencia a la hipótesis de que el covid puede haber tenido gran impacto en la población objeto de estudio. El mayor o menor efecto sobre su sobremortalidad supondría un matiz sobre la principal idea de la alta mortalidad de base y la necesidad de ser considerado un grupo prioritario en la planificación sanitaria.
Bibliografía
1.- Cooper, S. A., McLean, G., Guthrie, B., McConnachie, A., Mercer, S., Sullivan, F., & Morrison, J. (2015). Multiple physical and mental health comorbidity in adults with intellectual disabilities: population-based cross-sectional analysis. BMC family practice 2015; 16(1): 1-11. https://bmcprimcare.biomedcentral.com/articles/10.1186/s12875-015-0329-3
2.- Pascual-Bardají, J (07/05/2020). Epidemiología de la discapacidad intelectual: Base Estatal de Datos de Personas con Valoración del Grado de Discapacidad 2017. Discapacidad intelectual y salud mental. https://blog.pascalpsi.es/epidemiologia-de-la-discapacidad-intelectual-base-estatal-de-datos-de-personas-con-valoracion-del-grado-de-discapacidad-2017
3.- Gleason, J., Ross, W., Fossi, A., Blonsky, H., Tobias, J. y Stephens, M. The Devastating Impact of Covid-19 on
Individuals with Intellectual Disabilities in the United States. NEJM Catalyst 2021. https://catalyst.nejm.org/doi/pdf/10.1056/CAT.21.0051
4.- Henderson, A., Fleming, M., Cooper, S.A., Pell, J., Melville,, C., MacKay, D., Hatton, C. y Kinnear, D. COVID-19 infection and outcomes in a population-based cohort of 17,173 adults with intellectual disabilities compared with the general population. MedRxiv 2021. https://www.medrxiv.org/content/10.1101/2021.02.08.21250525v1
5.- Das-Munshia, J., Chang, C.K., Bakolis, I., Broadbent, M., Dregana, A., Hotopfa, M., Morgane, C, y Stewart, R. All-cause and cause-specific mortality in people with mental disorders and intellectual disabilities, before and during the COVID-19 pandemic:cohort study. The Lancet Regional Health – Europe 2021. https://www.thelancet.com/action/showPdf?pii=S2666-7762%2821%2900214-3
Saber más
Johns Hopkins University. COVID-19 Dashboard by the Center for Systems Science and Engineering (CSSE)
Johns Hopkins University (2020). Página de la Universidad Johns Hopkins que muestra los datos de contagios, muertes y vacunación a nivel mundial, países y regiones.
https://www.arcgis.com/apps/opsdashboard/index.html#/bda7594740fd40299423467b48e9ecf6
LADD. (02/02/2021). Quin és l’impacte de la COVID-19 per al col·lectiu de persones amb discapacitat intel·lectual i les seves famílies (a Europa)?. Blog de de la LADD. https://ladd.cat/2021/02/02/quin-es-limpacte-de-la-covid-19-per-al-collectiu-de-persones-amb-discapacitat-intellectual-i-les-seves-families-a-europa/
Muñoz-Bravo, J y de Araoz Sánchez-Dopico, I. Reflexiones sobre el acceso a los servicios de salud de las personas con discapacidad intelectual o del desarrollo en el marco de la crisis sanitaria creada por la pandemia de la Covid-19. Siglo Cero. 2021; 52 (número extraordinario):197-214. https://doi.org/10.14201/scero202152e197214
Navas, P., Verdugo, M. A., Amor, A. M., Crespo, M. y Martínez, S. (2020). COVID-19 y discapacidades intelectuales y del desarrollo: impacto del confinamiento desde la perspectiva de las personas, sus familiares y los profesionales y organizaciones que prestan apoyo. Plena inclusión España e Instituto Universitario de Integración en la Comunidad (INICO), Universidad de Salamanca. https://www.plenainclusion.org/publicaciones/buscador/informe-covid-19-y-discapacidades-intelectuales-y-del-desarrollo-2020/
Redacción con salud. (29/05/2020). Personas con discapacidad intelectual corren más riesgo de mortalidad por Covid-19. ConSalud.es. https://www.consalud.es/pacientes/especial-coronavirus/personas-discapacidad-intelectual-corren-riesgo-mortalidad-covid-19_80300_102.html