Proporciona un algoritmo para la toma de decisiones frente a problemas de salud mental en personas con discapacidad intel·lectual. Incluye factores orgánicos, ecológicos, diagnósticos, intervención, tratamiento, fenotipos conductuales y derivaciones. Igualmente incluye conceptos como prescripción fuera de indicación (off label), síntomas pseudopsiquiátricos, control de procesos, burnout y colapso de la organización. Los cuadros de decisión incluyen hipervínculos que permite profundizar en tales puntos.
Mes: enero 2020
Intervención: declaración de principios
La intervención ante un problema de salud mental o del comportamiento en personas con DI supone un reto. No se trata de un reto trivial si tenemos presente la alta prevalencia con que se presenta. Desde un punto de vista histórico nos encontramos, como ha ocurrido con otras disciplinas, que se parte de “ideologías” cuyos postulados son reduccionistas, exclusivistas, idealistas y poco dados al debate y a la confrontación con la realidad. Estas ideologías van desde el biologismo a lo psicosocial y pueden ser confrontados con el método de la reducción al absurdo:
La óptica del biologismo parte de la premisa de que todo puede ser explicado y tratado atendiendo a alteraciones en el funcionamiento bioquímico. Esta visión si se entiende a sí misma como parcial es muy útil y permite grandes avances. Sin embargo su reduccionismo lleva al absurdo de considerar la homosexualidad, la disidencia o la heterodoxia como enfermedades.
El enfoque psicosocial extremo reniega de lo biológico y se centra en el medio social y cultural. Todo fenómeno se intenta explicar por su contexto. En extremo no existe la patología biológica y se sustituye por patología social. Así la “locura” no existe y la intervención sobre esta se entiende como mecanismo de control social de lo distinto: el diagnóstico es una forma de estigmatización. La “teoría” de los soportes, como forma reduccionista de acercarse a la discapacidad intelectual, supone una negación. In extremis, la discapacidad intelectual no existe. Es solo cuestión de soportes.
Un enfoque intermedio, y más prometedor, sería el ecológico. Este entiende que organismos sin entorno o entornos sin organismo son conceptos vacíos: un organismo sin entorno no existiría y el entorno es el conjunto de interacciones entre los organismos en un espacio y tiempo. Este enfoque ha permitido el evolucionismo y, más recientemente, la epigenética a nivel de ciencia. A nivel de intervención abre un campo más amplio de actuación: ante un síntoma o conducta debe indagarse en todos los niveles y valorar a que nivel se puede realizar la intervención más eficiente.
Como ejemplo, y para explicarnos mejor, tomaremos la obesidad. Esta puede y debe abordarse desde todos los ángulos: desde conocer los mecanismos biológicos hasta la publicidad y otros sociales. En entornos donde los recursos alimentarios son escasos y su obtención exige alto gasto energético el problema es inexistente. Atribuirla sólo a la publicidad de productos calóricos se podría hacer si también hubiesen conseguido convencernos de alimentarnos de piedras. En realidad la publicidad de alimentos calóricos basa su éxito en que somos organismos con predisposición a alimentos calóricos. El que en determinados momentos la obesidad hay sido símbolo de riqueza puede enriquecer la comprensión del fenómeno, pero ni mucho menos en la actualidad donde impera la delgadez. Abordar la obesidad como problema de salud pública exige analizar e intervenir en los diversos niveles sin excluir ninguno. Atribuir la gran prevalencia de obesidad entre las personas con discapacidad intelectual al infradiagnóstico de Prader-Willi es tan absurdo como pensar que la personas con este síndrome sentirán la saciedad cuando se prohíba la publicidad de alimentos grasos.
La forma más prometedora de aproximarse puede ser la de tomar el Síndrome de Prader-Willi como modelo para comprender el mecanismo biológico de la saciedad, introducir hábitos dietéticos y reducir el sedentarismo como intervenciones generales y ejercer el derecho de las personas con discapacidad a recibir los mismos tratamientos que la población general ante la misma problemática. Planficar una intervención ante una persona con DI en concreto implica analizar todas las variables para realizar un buen diagnóstico e intervención. Sería preguntarse:
– ¿Presenta alguna alteración genética o patología que explique su obesidad?
– ¿Podemos reducir la ingesta y aumentar la actividad física?
– ¿Podemos ofrecerle otras gratificaciones que no sean comer?
– ¿Toma alguna medicación que explique la obesidad?
– ¿Como valora la persona y su entorno su obesidad?
– ¿Hay algún aspecto que no estamos teniendo en cuenta?
Será teniendo en cuenta todos los ámbitos que podremos plantearnos una intervención. Con posibilidad de éxito.
Al final todo lo anterior tenía por objetivo intentar transmitir que entendemos por intervención y que cualquiera de los modelos debe ser incluido y se debe valorar su eficacia. Se trata de evitando creer en su exclusividad o primacía.
impulsividad y eutimizantes I
Grau-López, L., & Casas, M. (2009). Trastornos del control de impulsos y tratamiento con antiepilépticos. Actas Esp Psiquiatr, 37(4), 205-12.
En este artículo encontramos una revisión de la impulsividad y los trastornos del control de los impulsos en lo que respecta a su base clínica y neurobiológica. En lo que es su núcleo encontramos la revisión de la literatura sobre la utilización de eutimizantes teniendo presente, como dicen los mismos autores, que “los resultados deben ser considerados provisionales y ser actualizados en el futuro, pues están basados mayoritariamente en casos clínicos, series de casos o ensayos abiertos, existiendo poco conocimiento fundamentado en ensayos clínicos doble ciego”. La tabla siguiente, tomada del artículo, permite visualizar lo resultados de tal revisión.
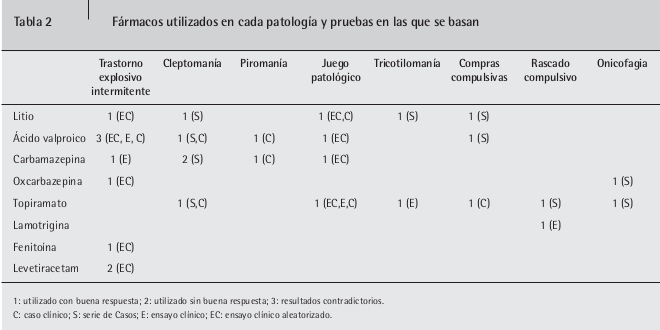
Destacar que en la revisión, a parte de referirse a los trastornos del control de impulsos clásico y para la población general, mencionan resultados positivos en las autoagresiones en el síndrome de Prader-Willi y de que pueden ser una buena estrategia para abordar la impulsividad que presenta, en nuestra experiencia, una gran prevalencia en las personas con discapacidad intelectual.
Coincidimos en que “es probable que se trate de un conjunto de entidades relacionadas clínicamente entre sí, pero con distinta base neurobiológica”. Por nuestra parte añadiríamos que su acción, más bien difusa a nivel neuroanatómico, y que probablemente es el origen de su éxito, no permiten dar pistas para profundizar en las bases neurobiológicas.
Cleptomanía y naltrexona II
Mouaffak, F., Hamzaoui, S., Kebir, O., & Laqueille, X. (2020). Kleptomania treated with naltrexone in a patient with intellectual disability. Journal of psychiatry & neuroscience: JPN, 45(1), 71.
En este estudio de caso se describe a una mujer de 32 años con DI (CI=53) que ingresa en unidad psiquiátrica por agresiones a compañeros y personal de la residencia de origen con varios años de evolución. Ya al inicio del ingreso se dieron tales conductas con una frecuencia que poda llegar a los 5 episodios/día. Se trató con clorpromazina (600 mg/día) y haloperidol (60 mg/día). Posteriormente se añadió litio (800mg/día). Con todo se mantuvo la conducta disruptiva. Se observó que esta se daba tras intentos de coger objetos de compañeros y que tal conducta seguía el patrón de la cleptomanía (tensión previa y alivio posterior). La introducción de naltrexona (100 mg/día) permitió mejora y el mantenimiento se consiguió con eliminación de clorpromazina, haloperidol a 10 mg/día y mantenimiento de dosis de litio.
Como en la entrada anterior se observa mejora con la introducción de una antagonista endorfínico. En esa misma entrada manifestamos que el que no se ensayaran eutimizantes- especialmente litio, ácido valproico y topiramato – no permitía valorar si el éxito implica vía endorfínica o inhibición neurológica más global. En este caso sí podemos observar que hubo ensayo previo con eutimizante (litio). Ello permite pensar que una actuación de inhibición neurológica general y sobre vías dopaminérgicas no fue exitosa. Sin embargo, la no retirada del litio y haloperidol no permiten inferir si la actuación sobre endorfinas hubiese sido suficiente.
Del trabajo referido también queremos destacar la importancia diagnóstica y su dificultad en la DI. Inicialmente la patología estaba relacionada con la agresividad y no fue hasta que se entendió que ésta era secundaria a otra en que se pudo hacer una intervención de éxito. Así mismo, y como en el anterior, remiten a la idea que hay todo un arsenal farmacológico, más allá de los antipsicóticos, a utilizar en la DI.